L’ADENOMYOSE
Accueil » Adenomyose
Table des matières
L’adénomyose qu’est-ce que c’est ?
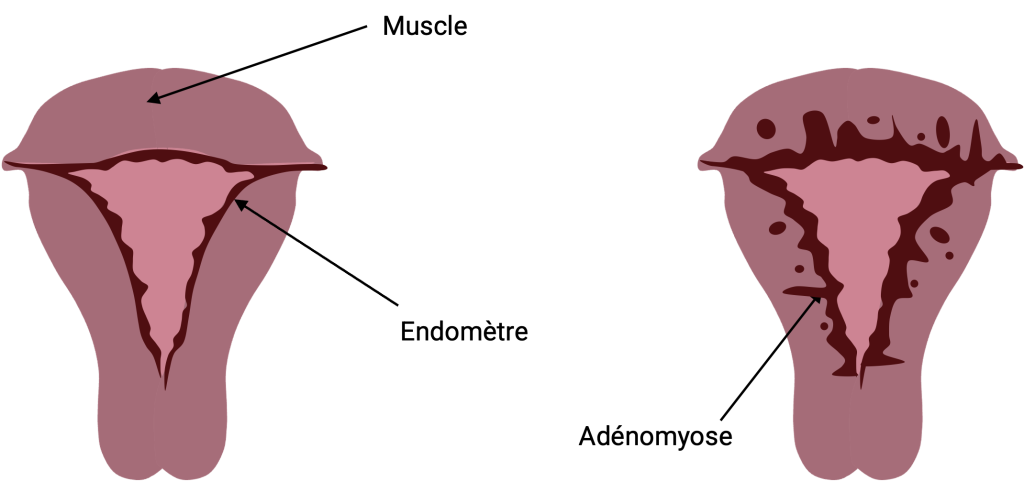
L’adénomyose est une affection gynécologique bénigne dans laquelle du tissu endométrial (la muqueuse qui tapisse normalement l’intérieur de l’utérus) s’infiltre anormalement dans la paroi musculaire de l’utérus (myomètre).
Cette infiltration entraîne un épaississement du muscle utérin, des douleurs pelviennes parfois très intenses, ainsi que des règles particulièrement abondantes ou prolongées.
Contrairement aux fibromes, qui forment des nodules bien délimités, l’adénomyose est souvent diffuse.
Elle touche principalement les femmes entre 35 et 50 ans, et peut coexister avec d’autres pathologies utérines comme les fibromes l’endométriose, ou les varices pelviennes.
Quelles sont les causes de l’adénomyose ?
 Les causes exactes de l’adénomyose ne sont pas encore totalement élucidées mais plusieurs hypothèses
Les causes exactes de l’adénomyose ne sont pas encore totalement élucidées mais plusieurs hypothèses
sont avancées. Il s’agirait d’un trouble multifactoriel, influencé à la fois par des facteurs hormonaux, mécaniques et génétiques.
L’une des théories les plus acceptées est celle d’une invasion directe de la muqueuse utérine (l’endomètre) dans le muscle de l’utérus (le myomètre), possiblement favorisée par des microtraumatismes de la paroi utérine. Ces traumatismes pourraient être liés à des accouchements, des césariennes, des curetages ou des interventions chirurgicales utérines passées.
L’adénomyose est également considérée comme une maladie hormonodépendante, influencée par les œstrogènes. C’est pourquoi elle est plus fréquente chez les femmes en âge de procréer, et tend à régresser naturellement après la ménopause.
Enfin, un terrain génétique pourrait aussi jouer un rôle, même si cela reste encore mal documenté.
Les principaux symptômes de l'adénomyose
Règles abondantes et prolongées (ménorragies)
C’est l’un des symptômes les plus fréquents. Les saignements peuvent durer plus de 7 jours, être très abondants (avec caillots) et entraîner une anémie.
Douleurs menstruelles intenses (dysménorrhées)
Ces douleurs peuvent commencer quelques jours avant les règles, persister pendant tout le cycle et devenir très invalidantes. Elles sont souvent plus fortes que dans un cycle menstruel normal.
Douleurs pelviennes chroniques
Une gêne ou une douleur sourde, constante, au niveau du bas-ventre, en dehors des règles, est également fréquente.
Fatigue
Due aux pertes sanguines prolongées entraînant une anémie
*Note : L’adénomyose est souvent confondue avec les fibromes ou l’endométriose, car les symptômes peuvent se chevaucher. Dans de nombreux cas, ces pathologies coexistent.
Évaluez rapidement votre situation grâce à ce court questionnaire. Vérifiez votre éligibilité et accédez à une consultation avec le Dr VAUCLIN.
Table des matières
Quels examens permettent de diagnostiquer l’adénomyose ?
Le diagnostic de l’adénomyose repose sur l’association des symptômes cliniques et des examens d’imagerie. Comme les signes peuvent être similaires à ceux des fibromes ou de l’endométriose, un bilan précis est essentiel.
- L’examen gynécologique
Il s’agit de la première étape. Le professionnel de santé palpe l’utérus.
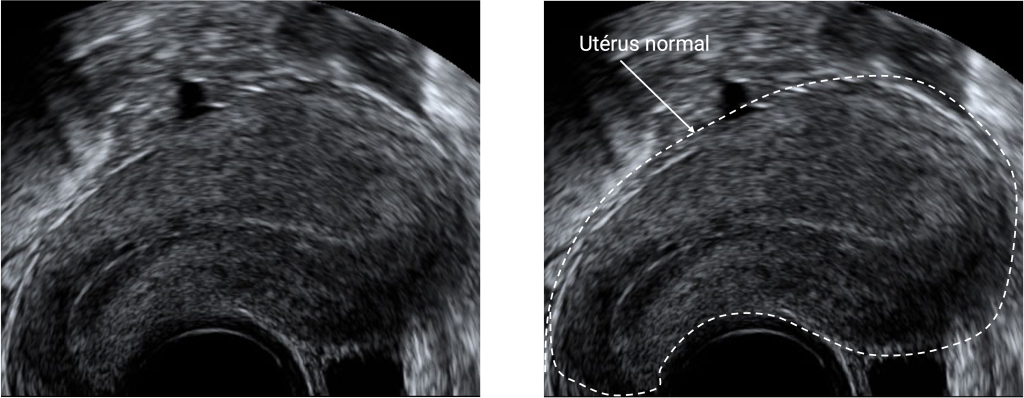
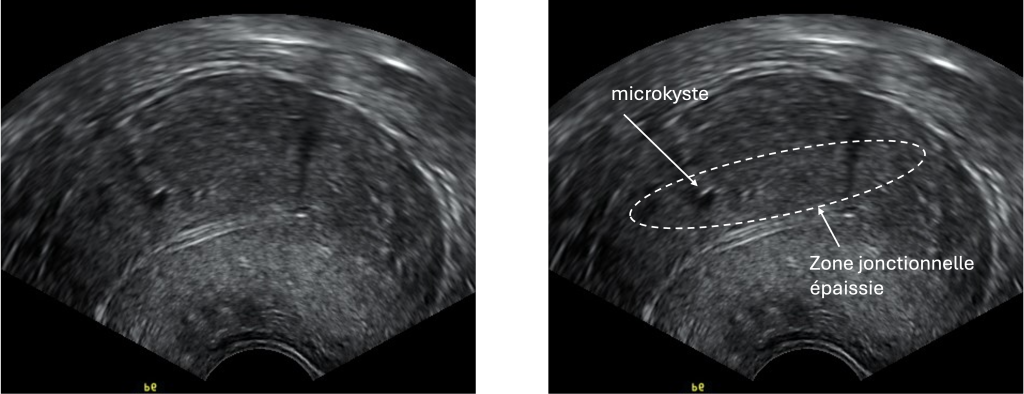
- L’échographie pelvienne
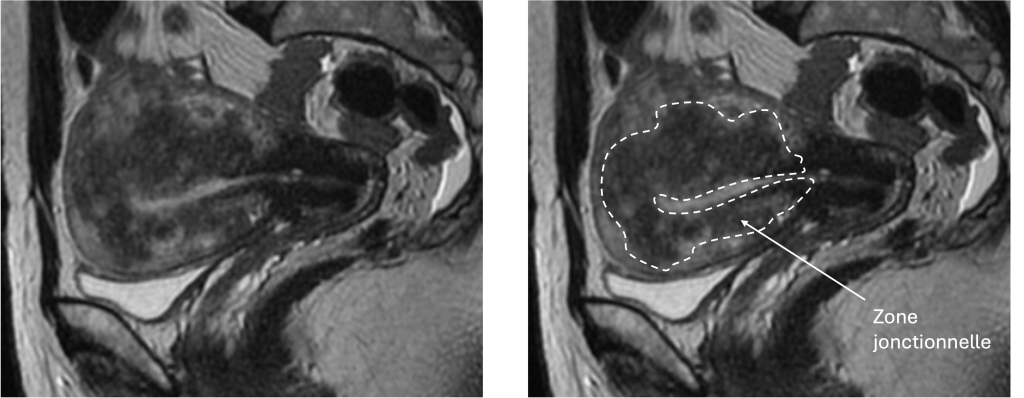
Elle est indolore, rapide et permet de visualiser un utérus augmenté de volume et une épaisseur anormale de la zone jonctionnelle +/- des microkystes.
Elle peut se faire par voie abdominale ou endovaginale (avec une sonde introduite dans le vagin pour une meilleure visibilité).
Cependant, l’échographie seule peut manquer de sensibilité, surtout si l’adénomyose est diffuse ou associée à d’autres anomalies utérines.
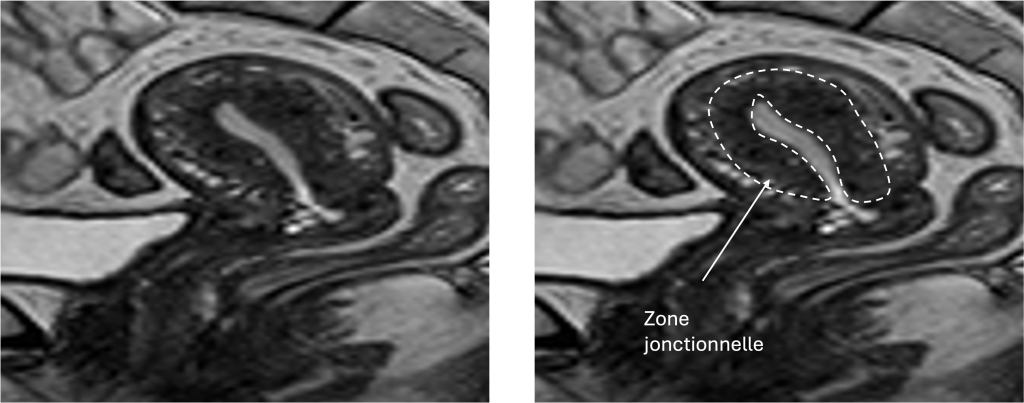
L’IRM pelvienne (Imagerie par Résonance Magnétique)
L’IRM est l’examen de référence pour poser un diagnostic fiable. Elle permet de visualiser avec précision la zone jonctionnelle (entre endomètre et myomètre) et de détecter son épaississement anormal (souvent >12 mm), typique de l’adénomyose.
Elle permet également de différencier une adénomyose d’un fibrome, de caractériser les formes focales ou diffuses, et d’évaluer les éventuelles lésions associées (comme une endométriose).
Comment traite-t-on l’adénomyose ?
Le traitement de l’adénomyose dépend de plusieurs facteurs : l’intensité des symptômes, l’âge de la patiente, le désir de grossesse, et la réponse aux traitements précédents.
Il n’existe pas de solution universelle, mais plusieurs options sont disponibles.
L’absence de traitement : parfois, ne rien faire est la meilleure option
Chez les patientes asymptomatiques ou peu gênées, aucun traitement n’est nécessaire.
Dans certains cas, une simple surveillance régulière suffit, notamment si la femme est proche de la ménopause (l’adénomyose ayant tendance à régresser spontanément après l’arrêt des cycles menstruels).
Les traitements médicamenteux : soulager les symptômes sans chirurgie
Ces traitements visent à soulager les symptômes (douleur, saignements) mais ne guérissent pas l’adénomyose.
- Anti-inflammatoires non stéroïdiens (AINS) : utilisés en première ligne pour réduire les douleurs pendant les règles.
- Contraceptifs hormonaux : Ils permettent de réduire l’intensité des règles et la douleur.
- Analogues de la GnRH : traitements temporaires qui bloquent les cycles hormonaux, simulant une ménopause.
Les traitements conservateurs : préserver l’utérus
Ces approches permettent de soulager les symptômes sans retirer l’utérus, ce qui peut être intéressant pour les femmes jeunes ou désireuses de conserver leur fertilité.
Embolisation de l’artère utérine
Elle vise à réduire la vascularisation de la zone malade et donc à diminuer les symptômes.
Les résultats rapportent de bons résultats à moyen terme avec une amélioration de la symptomatologie dans 83% des cas.
Ablation endométriale (selon les cas) :
Technique qui consiste à détruire la muqueuse utérine. Elle peut soulager les ménorragies, mais n’est pas efficace sur les adénomyoses profondes.
Résection ou excision localisée :
Rarement proposée, surtout dans les formes focales accessibles chirurgicalement.
L’hystérectomie : retirer l’utérus
L’hystérectomie (ablation de l’utérus) est considérée comme le traitement définitif de l’adénomyose. Elle est réservée aux cas sévères, après échec des autres traitements, et chez les patientes ne souhaitant plus de grossesse.
Elle permet une disparition complète des symptômes, notamment des douleurs et des saignements. Toutefois, c’est une chirurgie majeure, avec une convalescence plus longue, et elle entraîne une perte définitive de la fertilité.
L’hystérectomie peut aussi être associée à des effets secondaires à long terme, notamment cardio vasculaire
Vidéo schématique des étapes d’une embolisation des artères utérines pour adénomyose au sein de l’utérus
Comparaison : Embolisation ou hysterectomie ?
Critères | Embolisation des Fibromes Utérins | Hystérectomie |
Efficacité | Efficace pour réduire les symptômes chez la majorité des patientes. | Très efficace car retire totalement l’utérus et donc les fibromes. |
Risques | Faibles complications graves. Douleurs temporaires et symptômes pseudo-grippaux possibles. | Risques chirurgicaux classiques : infection, saignement, anesthésie, complications à long terme. |
Convalescence | Courte | Longue |
Fertilité | Utérus conservé, fertilité possible mais non garantie. Nécessite un suivi spécifique. | Fertilité définitivement perdue (utérus retiré). |
Risque cardiovasculaire | Pas d’augmentation connue du risque cardiovasculaire. | Risque accru de maladies cardiovasculaires à long terme : +30% d’infarctus si hystérectomie avant 50 ans |
En résumé
L’hystérectomie reste une intervention fréquente mais associée à des risques non négligeables, notamment sur la santé cardiovasculaire à long terme (+30% de coronaropathie si hystérectomie avant 50 ans).
L’embolisation de l’utérus représente une alternative moins invasive, avec une convalescence plus courte et un profil de risques moindre. Il est essentiel que les femmes soient bien informées de ces options pour faire un choix éclairé, adapté à leurs besoins et à leur projet de vie.
A quoi s'attendre après l'embolisation ?
- Efficace sur les symptomes
- Préservation de l'utérus
- Pas de cicatrice
- Hospitalisation courte (24h habituellement)
- Retour rapide à la vie quotidienne (7 à 10 jours habituellement)

Le déroulé de la prise en charge
Un suivi complet en 4 étapes
La consultation
Bilan complet de l’histoire de votre maladie, des symptômes et des traitements en cours
Relecture des examens d’imagerie
Présentation des différentes options thérapeutiques, avec leurs avantages et limites
Réponses à toutes vos questions pour définir une prise en charge personnalisée
Avant la procédure
Une infirmière vous contacte deux semaines avant pour organiser votre prise en charge
Elle répond à vos questions pratiques et vérifie que tout est prêt pour le jour J
Quelques jours avant l’intervention, elle se rend à domicile pour déposer le matériel nécessaire à votre retour à domicile
Le jour de la procédure
Accueil dans le service de radiologie et prise en charge par l’équipe d’anesthésie
Administration de médicaments pour assurer votre confort pendant l’intervention
Réalisation du geste sous anesthésie locale au pli de l’aine (durée moyenne : 45 à 60 minutes)
Surveillance post-interventionnelle avec une nuit d’hospitalisation
Le retour à domicile
Retour à domicile le jour même ou le lendemain de l’intervention, avec un cathéter pour poursuivre le traitement quelques jours
Suivi à domicile par une infirmière deux fois par jour, en lien direct avec le médecin
Reprise progressive des activités habituelles à partir d’une semaine
Consultations de suivi à 1 mois et 6 mois, avec une IRM de contrôle pour évaluer les résultats

L'embolisation : une alternative fiable à l'hysterectomie
L’embolisation de l’utérus est une alternative efficace et moins invasive à l’hystérectomie.
Elle permet de réduire d’améliorer les symptômes chez la majorité des patientes, tout en conservant l’utérus.
Les risques graves sont rares. Les effets secondaires sont le plus souvent transitoires. La convalescence est courte : une à deux semaines suffisent généralement pour reprendre une vie normale.
L’hystérectomie, bien que très efficace, altére définitivement la fertilité et augmente le risque cardiovasculaire à long terme, notamment si elle est réalisée avant 50 ans (+30 % de risque d’infarctus).
FAQ - Tout savoir sur l'adénomyose
L’adénomyose, c’est quoi exactement ?
C’est une affection bénigne de l’utérus où la muqueuse qui tapisse normalement l’intérieur de l’utérus (endomètre) infiltre le muscle utérin (myomètre). Cela peut provoquer des règles très abondantes.
Comment puis-je savoir si j’ai une adénomyose ?
Les signes les plus fréquents sont des règles longues, abondantes. Le diagnostic se fait par échographie endovaginale et/ou IRM pelvienne.
Est-ce que l’adénomyose est fréquente ?
Oui, elle est sous-diagnostiquée mais probablement fréquente, en particulier chez les femmes de 35 à 50 ans. On estime qu’elle toucherait entre 10 et 30 % des femmes selon les études, parfois en association avec des fibromes ou de l’endométriose.
Est-ce que c’est une maladie grave ?
Non. L’adénomyose est bénigne et n’évolue pas vers un cancer. Mais elle peut avoir un impact fort sur la qualité de vie si elle n’est pas prise en charge.
Peut-on guérir complètement ?
Il n’existe pas encore de traitement capable d’éliminer définitivement l’adénomyose sans retirer l’utérus. Cependant, plusieurs options permettent de soulager efficacement les symptômes, parfois durablement.
Quels traitements sont possibles ?
Cela dépend de l’intensité des symptômes et du désir de grossesse. On peut proposer :
- Des médicaments hormonaux ou anti-inflammatoires
- Une embolisation (technique mini-invasive pour réduire la vascularisation)
- Une hystérectomie
L’embolisation fonctionne-t-elle pour l’adénomyose ?
Oui, elle est de plus en plus utilisée. Elle permet une amélioration des symptômes dans environ 80 % des cas, avec peu de risques et une récupération rapide. C’est une alternative à la chirurgie chez les femmes qui veulent garder leur utérus.
Puis-je avoir des enfants avec une adénomyose ?
C’est possible, mais cela peut être plus difficile. L’adénomyose peut réduire la fertilité. Certaines femmes parviennent à concevoir naturellement, d’autres ont besoin d’une assistance médicale. Une prise en charge spécialisée est recommandée si un projet de grossesse existe.
L’adénomyose disparaît-elle après la ménopause ?
Les symptômes ont tendance à diminuer ou disparaître après la ménopause, car ils sont liés à l’activité hormonale.
Faut-il forcément se faire opérer ?
Non. La chirurgie (hystérectomie) n’est pas toujours nécessaire. De nombreux traitements médicaux ou conservateurs permettent d’éviter l’opération et de mieux vivre avec la maladie.
Sources:
Laughlin-Tommaso, Shannon K. MD, MPH; Khan, Zaraq MBBS; Weaver, Amy L. MS; Smith, Carin Y. BS; Rocca, Walter A. MD, MPH; Stewart, Elizabeth A. MD. Cardiovascular and metabolic morbidity after hysterectomy with ovarian conservation: a cohort study. Menopause 25(5):p 483-492, May 2018.
Wei, WJ., Tian, ZF., Liu, H. et al. The clinical efficacy and influencing factors of uterine artery embolization in the treatment of different types of uterine adenomyosis. Sci Rep 15, 6027 (2025). https://doi.org/10.1038/s41598-025-85823-4
Wei, WJ., Tian, ZF., Liu, H. et al. The clinical efficacy and influencing factors of uterine artery embolization in the treatment of different types of uterine adenomyosis. Sci Rep 15, 6027 (2025). https://doi.org/10.1038/s41598-025-85823-4
Dr Vincent Vauclin
Spécialiste Radiologie interventionnelle à Marseille
Évaluez rapidement votre situation grâce à ce court questionnaire. Vérifiez votre éligibilité à un suivi spécialisé et accédez à la consultation avec le Dr VAUCLIN.